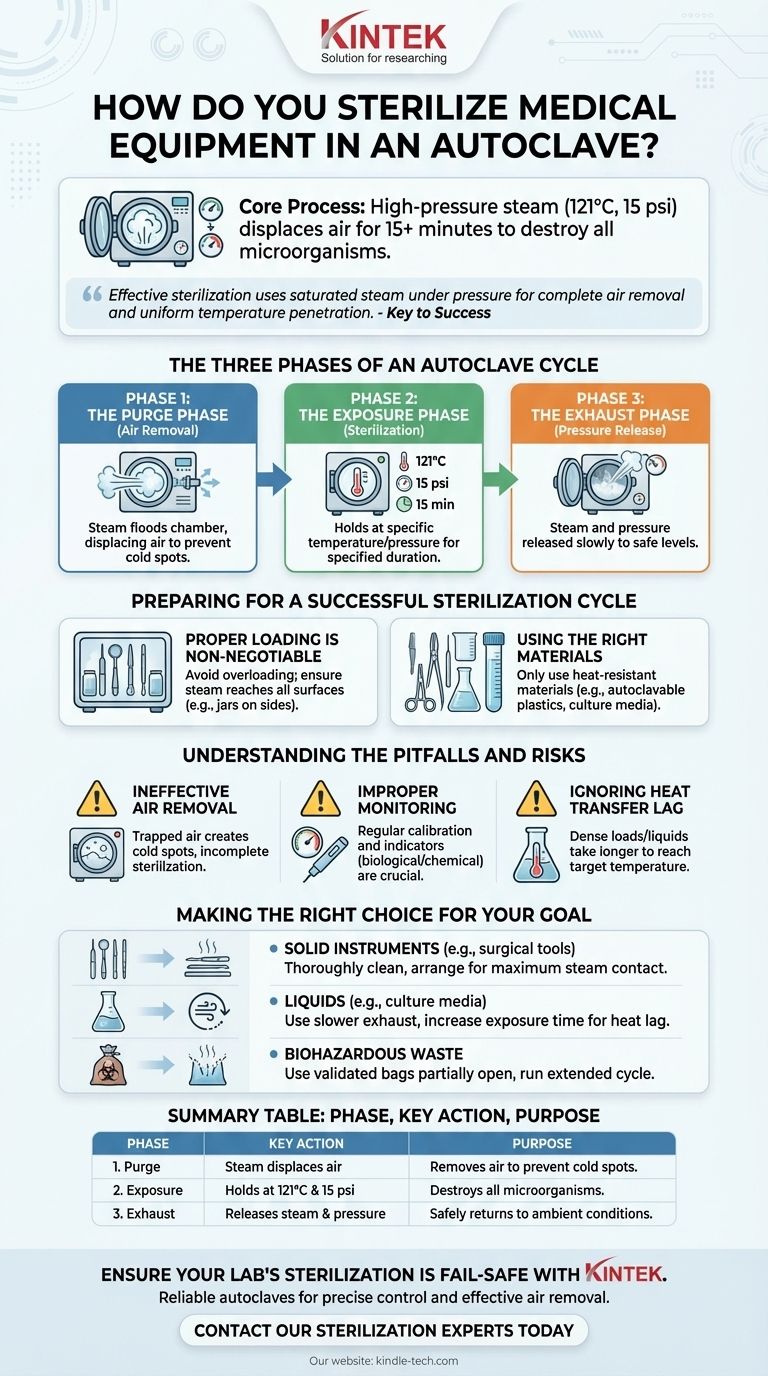
Pour stériliser le matériel médical dans un autoclave, vous devez placer les articles à l'intérieur de la chambre, verrouiller le couvercle et exécuter un cycle qui utilise de la vapeur à haute pression pour déplacer tout l'air. Le cœur du processus consiste à maintenir l'équipement à une température et une pression élevées spécifiques — généralement 121 °C (250 °F) et 15 psi — pendant une durée déterminée, généralement au moins 15 minutes, afin de garantir la destruction de tous les micro-organismes.
La stérilisation efficace en autoclave n'est pas seulement une question de chaleur ; c'est un processus précis utilisant de la vapeur saturée sous pression pour garantir l'élimination complète de l'air et une pénétration uniforme de la température. Ne pas comprendre ce principe est la principale cause des échecs de stérilisation.

Les Trois Phases d'un Cycle d'Autoclave
Un autoclave ne fait pas simplement « cuire » son contenu. Il exécute une séquence précise en trois phases pour garantir que chaque surface des articles stérilisés atteigne la température nécessaire pendant la durée requise.
Phase 1 : La Phase de Purge (Élimination de l'Air)
Cette phase initiale est sans doute la plus critique. La chambre est inondée de vapeur, qui commence à déplacer l'air plus froid et plus lourd, le forçant à sortir par une soupape d'échappement.
Cette étape est essentielle car tout air piégé crée des « points froids » où la température n'atteindra pas le point de consigne de stérilisation, laissant les micro-organismes vivants.
Phase 2 : La Phase d'Exposition (Stérilisation)
Une fois que tout l'air a été purgé, la soupape d'échappement se ferme. L'autoclave injecte continuellement de la vapeur, provoquant l'augmentation de la pression et de la température jusqu'au niveau souhaité.
La charge est ensuite maintenue à ce point de consigne — le plus souvent 121 °C à 15 psi — pendant la durée spécifiée. La durée standard pour cette phase est de 15 minutes, mais elle peut être plus longue pour les charges plus importantes ou les liquides afin d'assurer une pénétration complète de la chaleur.
Phase 3 : La Phase d'Évacuation (Relâchement de la Pression)
Une fois le temps d'exposition écoulé, la vapeur est libérée de la chambre par une soupape d'échappement. Cela permet à la pression de revenir lentement aux niveaux ambiants.
Le cycle est terminé une fois que la pression et la température internes sont revenues à un niveau sûr, vous permettant d'ouvrir la porte.
Préparation pour un Cycle de Stérilisation Réussi
L'efficacité du cycle d'autoclave dépend entièrement de la préparation que vous effectuez avant d'appuyer sur « Démarrer ».
Le Chargement Approprié est Non Négociable
Surcharger la chambre est une erreur courante qui empêche une bonne circulation de la vapeur. Vous devez laisser un espace adéquat entre les articles.
Placez les articles de manière à permettre à la vapeur d'atteindre toutes les surfaces. Par exemple, placez les flacons, la verrerie et les récipients en plastique sur le côté pour éviter que l'air ne soit piégé à l'intérieur.
Utilisation des Bons Matériaux
Un autoclave est incroyablement efficace mais ne peut être utilisé que pour des matériaux capables de résister à des températures et des pressions élevées.
Cela comprend les instruments chirurgicaux, la verrerie résistante à la chaleur, les milieux de culture, les solutions et certains plastiques autoclavables comme les tubes en polypropylène et les pointes de pipette.
Comprendre les Pièges et les Risques
Obtenir une stérilisation sûre nécessite de la vigilance et une compréhension de ce qui peut mal tourner. Il ne suffit pas d'exécuter un cycle.
Le Danger d'une Élimination Inefficace de l'Air
Si le cycle de purge est incomplet, la chambre contiendra un mélange d'air et de vapeur. Comme l'air est un mauvais conducteur de chaleur, toute poche d'air piégé n'atteindra pas 121 °C, rendant incomplète la stérilisation des articles à proximité.
Surveillance et Étalonnage Impropres
Les jauges d'un autoclave peuvent être trompeuses si la machine n'est pas régulièrement étalonnée. La température affichée à l'écran peut ne pas refléter la température réelle à l'intérieur de la chambre ou à l'intérieur de la charge elle-même.
Les protocoles doivent inclure un étalonnage régulier et l'utilisation d'indicateurs biologiques ou chimiques pour vérifier que chaque cycle atteint une stérilisation complète.
Ignorer le Temps de Transfert de Chaleur
Il faut du temps pour que le centre d'une charge dense ou d'un grand flacon de liquide atteigne la température cible. Ce « temps de transfert de chaleur » doit être pris en compte.
Le simple fait d'exécuter un cycle de 15 minutes pour un grand volume de liquide est insuffisant, car le cœur du liquide n'atteindra 121 °C que pendant quelques minutes, voire pas du tout.
Faire le Bon Choix pour Votre Objectif
Les spécificités de votre protocole d'autoclave doivent être adaptées à ce que vous stérilisez.
- Si votre objectif principal est de stériliser des instruments solides (comme des outils chirurgicaux) : Assurez-vous que les instruments sont soigneusement nettoyés au préalable et disposés en une seule couche pour garantir un contact maximal de la vapeur avec toutes les surfaces.
- Si votre objectif principal est de stériliser des liquides (comme des milieux de culture) : Utilisez un cycle d'évacuation plus lent pour éviter que le liquide surchauffé ne déborde, et augmentez le temps d'exposition pour tenir compte du temps de transfert de chaleur.
- Si votre objectif principal est de décontaminer des déchets bio-dangereux : Utilisez des sacs d'autoclave validés laissés partiellement ouverts pour la pénétration de la vapeur, et exécutez un cycle prolongé pour garantir que la chaleur atteigne le centre du matériau de déchets dense.
En comprenant ces principes fondamentaux, vous pouvez garantir la fiabilité et la sécurité de chaque cycle de stérilisation que vous exécutez.
Tableau Récapitulatif :
| Phase | Action Clé | Objectif |
|---|---|---|
| 1. Purge | La vapeur déplace l'air | Élimine l'air pour éviter les points froids |
| 2. Exposition | Maintien à 121 °C et 15 psi | Détruit tous les micro-organismes |
| 3. Évacuation | Libération de la vapeur et de la pression | Retourne la chambre en toute sécurité aux conditions ambiantes |
Assurez-vous que la stérilisation de votre laboratoire est infaillible avec KINTEK.
Nos autoclaves et notre support expert sont conçus pour les laboratoires qui ne peuvent faire aucun compromis sur la sécurité. Nous fournissons l'équipement et les consommables fiables dont vous avez besoin pour un contrôle précis de la température et une élimination efficace de l'air, garantissant que chaque cycle respecte les normes les plus élevées.
Contactez nos experts en stérilisation dès aujourd'hui pour trouver la solution d'autoclave parfaite pour vos instruments, liquides ou besoins de décontamination des déchets.
Guide Visuel
Produits associés
- Autoclave de laboratoire portable à haute pression, stérilisateur à vapeur pour usage en laboratoire
- Autoclave horizontal de laboratoire Stérilisateur à vapeur Micro-ordinateur de laboratoire Stérilisateur
- Stérilisateur d'autoclave de laboratoire de haute pression rapide de bureau 16L 24L pour l'usage de laboratoire
- Stérilisateur automatique de laboratoire d'affichage numérique portable Autoclave de laboratoire pour la stérilisation sous pression
- Stérilisateur Autoclave Rapide de Laboratoire de Bureau 35L 50L 90L pour Usage en Laboratoire
Les gens demandent aussi
- Pourquoi un autoclave de stérilisation à haute pression de laboratoire est-il nécessaire ? Assurer l'exactitude de la recherche antibactérienne
- Quel rôle joue un autoclave de laboratoire dans la recherche sur la corrosion des alliages à haute entropie ? Clé pour la validation des matériaux de réacteurs avancés
- Qu'est-ce qu'un autoclave de laboratoire ? Un guide sur la stérilisation à la vapeur sous pression
- Qu'est-ce qu'un autoclave de laboratoire ? Le guide ultime de la stérilisation à la vapeur
- Quelles conditions extrêmes un autoclave de laboratoire simule-t-il ? Test de la résistance à l'usure du gainage du combustible nucléaire



















