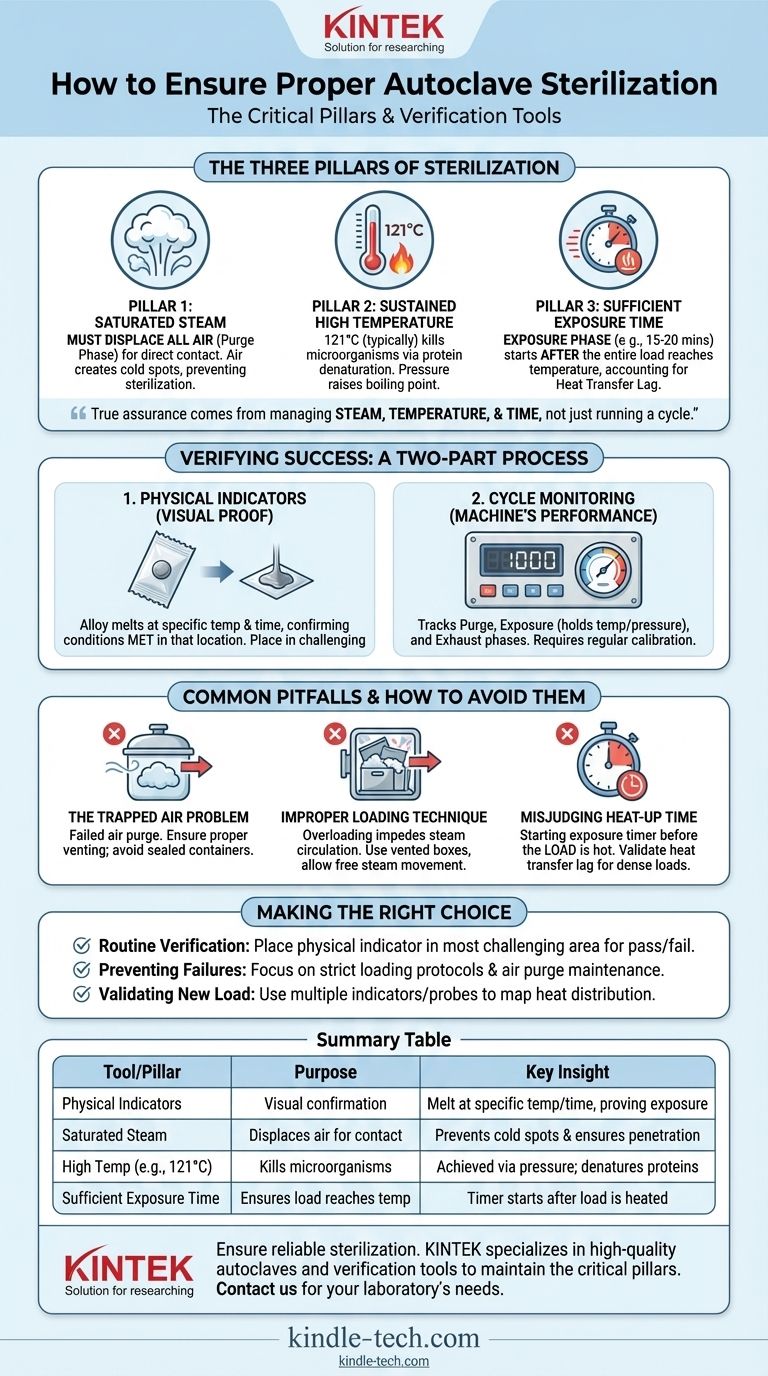
Pour garantir qu'un autoclave stérilise correctement, vous devez utiliser une combinaison de surveillance du processus et d'outils de vérification spécifiques. Bien que les manomètres de l'autoclave suivent l'environnement de la chambre, les indicateurs physiques — tels qu'un alliage spécialisé conçu pour fondre à une température et une durée spécifiques — fournissent une preuve visuelle directe que les articles à l'intérieur de la charge ont été exposés aux conditions nécessaires à la stérilisation.
L'assurance d'une stérilisation véritable ne provient pas d'un seul outil, mais de la gestion rigoureuse des trois piliers critiques du processus : la vapeur, la température et le temps. Les outils de vérification ne font que confirmer si votre processus a réussi ; ils ne peuvent pas compenser une procédure défectueuse.

Les Trois Piliers de la Stérilisation par Autoclave
Un autoclave fonctionne en appliquant une chaleur humide sous pression. Comprendre le rôle de chaque composant est essentiel pour obtenir la stérilisation, et pas seulement pour exécuter un cycle.
Pilier 1 : Vapeur Saturée, Pas Seulement Air Chaud
Le processus commence par une phase de purge, au cours de laquelle de la vapeur est injectée dans la chambre pour déplacer tout l'air. Cette étape est non négociable.
L'air agit comme un isolant, créant des points froids et empêchant la vapeur saturée d'entrer en contact direct avec les surfaces des articles à stériliser. Sans élimination complète de l'air, la stérilisation échouera, même si le manomètre de température de la chambre indique la bonne valeur.
Pilier 2 : Température Élevée Soutenue
C'est la haute température de la vapeur, et non la pression elle-même, qui tue les micro-organismes. La pression est simplement le mécanisme utilisé pour élever le point d'ébullition de l'eau au-dessus de 100°C, créant un agent stérilisant bien plus efficace.
L'humidité de la vapeur transfère efficacement la chaleur et provoque la coagulation et la dénaturation irréversibles des protéines microbiennes essentielles. Un cycle de stérilisation typique élève la température à 121°C pour garantir que même les organismes les plus résistants à la chaleur sont détruits.
Pilier 3 : Temps d'Exposition Suffisant
La phase d'exposition ne commence qu'une fois que toute la charge a atteint la température de stérilisation cible. La norme est souvent un minimum de 15 à 20 minutes à 121°C.
Il est essentiel de tenir compte du « retard de transfert de chaleur ». Une charge dense ou volumineuse prendra plus de temps à chauffer que la chambre elle-même. La minuterie de la phase d'exposition ne doit commencer que lorsque les articles eux-mêmes ont atteint la température, et non seulement l'air ambiant.
Comment Vérifier la Réussite de la Stérilisation
La vérification est un processus en deux parties : surveiller les performances de la machine et confirmer les conditions à l'intérieur de la charge elle-même.
Utilisation d'Indicateurs Physiques
Les indicateurs physiques sont des outils simples et efficaces qui fournissent une confirmation visuelle des conditions. Ils consistent souvent en une petite pastille d'alliage conçue pour fondre uniquement après avoir été exposée à une température spécifique pendant une durée requise.
Si l'alliage fond, il fournit un signal clair que les conditions de stérilisation ont été remplies à cet endroit spécifique. Placer des indicateurs dans les zones les plus difficiles de la charge (par exemple, le centre d'un paquet dense) est une meilleure pratique.
Surveillance du Cycle de l'Autoclave
Les manomètres et les affichages numériques de l'autoclave sont votre première ligne de défense. Ces moniteurs physiques suivent les trois phases du cycle :
- Phase de Purge : La pression et la température augmentent à mesure que l'air est évacué.
- Phase d'Exposition (Stérilisation) : La chambre se maintient à la température et à la pression de consigne pendant le temps spécifié.
- Phase d'Évacuation : La pression est relâchée et la chambre revient aux conditions ambiantes.
L'étalonnage régulier de ces instruments garantit leur précision.
Pièges Courants et Comment les Éviter
La plupart des échecs de stérilisation ne sont pas dus à un dysfonctionnement de la machine, mais à des erreurs de processus et de préparation.
Le Problème de l'Air Piégé
L'air piégé est la cause la plus fréquente des cycles de stérilisation échoués. Si l'air n'est pas complètement purgé, la vapeur ne peut pas pénétrer, créant des poches où les micro-organismes peuvent survivre.
Assurez-vous que les fonctions d'élimination de l'air ou de purge de l'autoclave fonctionnent correctement, et n'utilisez pas de conteneurs scellés qui peuvent piéger l'air.
Technique de Chargement Incorrecte
Surcharger l'autoclave ou placer des articles trop près les uns des autres entravera la circulation de la vapeur. La vapeur doit pouvoir circuler librement autour de chaque article pour garantir que toutes les surfaces sont stérilisées.
Utilisez des boîtes de stérilisation ventilées et disposez les paquets de manière à ce que la vapeur puisse facilement les pénétrer de tous les côtés. Pensez-y comme à faire la vaisselle ; vous ne pouvez pas nettoyer ce que l'eau ne peut pas atteindre.
Mauvaise Estimation du Temps de Chauffage
Une erreur courante est de supposer que la charge est stérile dès que la minuterie de la chambre est terminée. L'horloge de stérilisation ne doit commencer qu'une fois que le contenu de la charge — et non seulement la chambre — a atteint la température cible.
Pour les charges denses ou de nouveaux types, vous devrez peut-être effectuer des cycles de validation pour déterminer le véritable temps de retard de transfert de chaleur et ajuster votre durée totale de cycle en conséquence.
Faire le Bon Choix pour Votre Objectif
Votre protocole de stérilisation doit être conçu pour répondre à vos besoins opérationnels et à votre tolérance au risque.
- Si votre objectif principal est la vérification de routine : Placez un indicateur physique dans la partie la plus difficile de chaque charge pour obtenir une confirmation de réussite/échec pour chaque cycle.
- Si votre objectif principal est de prévenir les échecs : Concentrez-vous sur le développement et l'application de protocoles de chargement stricts et assurez-vous que le système de purge d'air de votre autoclave est correctement entretenu.
- Si votre objectif principal est de valider un nouvel article ou paquet : Exécutez des cycles avec plusieurs indicateurs ou sondes de température pour cartographier la distribution de la chaleur et déterminer avec précision le temps d'exposition requis pour cette charge spécifique.
En fin de compte, une stérilisation constante est obtenue grâce à un processus discipliné, où les outils de vérification servent de contrôle final à une procédure fondamentalement saine.
Tableau Récapitulatif :
| Outil/Pilier | Objectif | Idée Clé |
|---|---|---|
| Indicateurs Physiques | Confirmation visuelle des conditions de stérilisation | Fondent à une température/durée spécifique, prouvant l'exposition |
| Vapeur Saturée | Déplace l'air pour un contact direct | Prévient les points froids et assure la pénétration de la surface |
| Haute Température (ex. 121°C) | Tue les micro-organismes | Atteinte par la pression ; provoque la dénaturation des protéines |
| Temps d'Exposition Suffisant | Assure que toute la charge atteint la température | La minuterie commence après que la charge (et non la chambre) a chauffé |
Assurez-vous que la stérilisation de votre laboratoire est fiable et efficace. KINTEK se spécialise dans la fourniture d'équipements et de consommables de laboratoire de haute qualité, y compris des autoclaves et des outils de vérification. Notre expertise vous aide à maintenir les piliers critiques de la stérilisation — vapeur, température et temps — pour des résultats cohérents et sûrs. Contactez-nous dès aujourd'hui pour discuter des besoins spécifiques de votre laboratoire et découvrir comment nos solutions peuvent améliorer vos processus et protéger votre travail.
Guide Visuel
Produits associés
- Autoclave de laboratoire portable à haute pression, stérilisateur à vapeur pour usage en laboratoire
- Autoclave horizontal de laboratoire Stérilisateur à vapeur Micro-ordinateur de laboratoire Stérilisateur
- Stérilisateur d'autoclave de laboratoire de haute pression rapide de bureau 16L 24L pour l'usage de laboratoire
- Stérilisateur automatique de laboratoire d'affichage numérique portable Autoclave de laboratoire pour la stérilisation sous pression
- Stérilisateur Autoclave Rapide de Laboratoire de Bureau 35L 50L 90L pour Usage en Laboratoire
Les gens demandent aussi
- Qu'est-ce qu'un autoclave de laboratoire ? Un guide sur la stérilisation à la vapeur sous pression
- Qu'est-ce qu'un autoclave de laboratoire ? Le guide ultime de la stérilisation à la vapeur
- Quelles conditions extrêmes un autoclave de laboratoire simule-t-il ? Test de la résistance à l'usure du gainage du combustible nucléaire
- Quel rôle joue un autoclave de laboratoire dans la recherche sur la corrosion des alliages à haute entropie ? Clé pour la validation des matériaux de réacteurs avancés
- Pourquoi un autoclave de laboratoire est-il nécessaire pour le milieu B de Postgate (PMB) ? Assurer des cultures de bactéries sulfato-réductrices (BSR) pures et une recherche précise sur la concentration minimale inhibitrice (CMI).



















