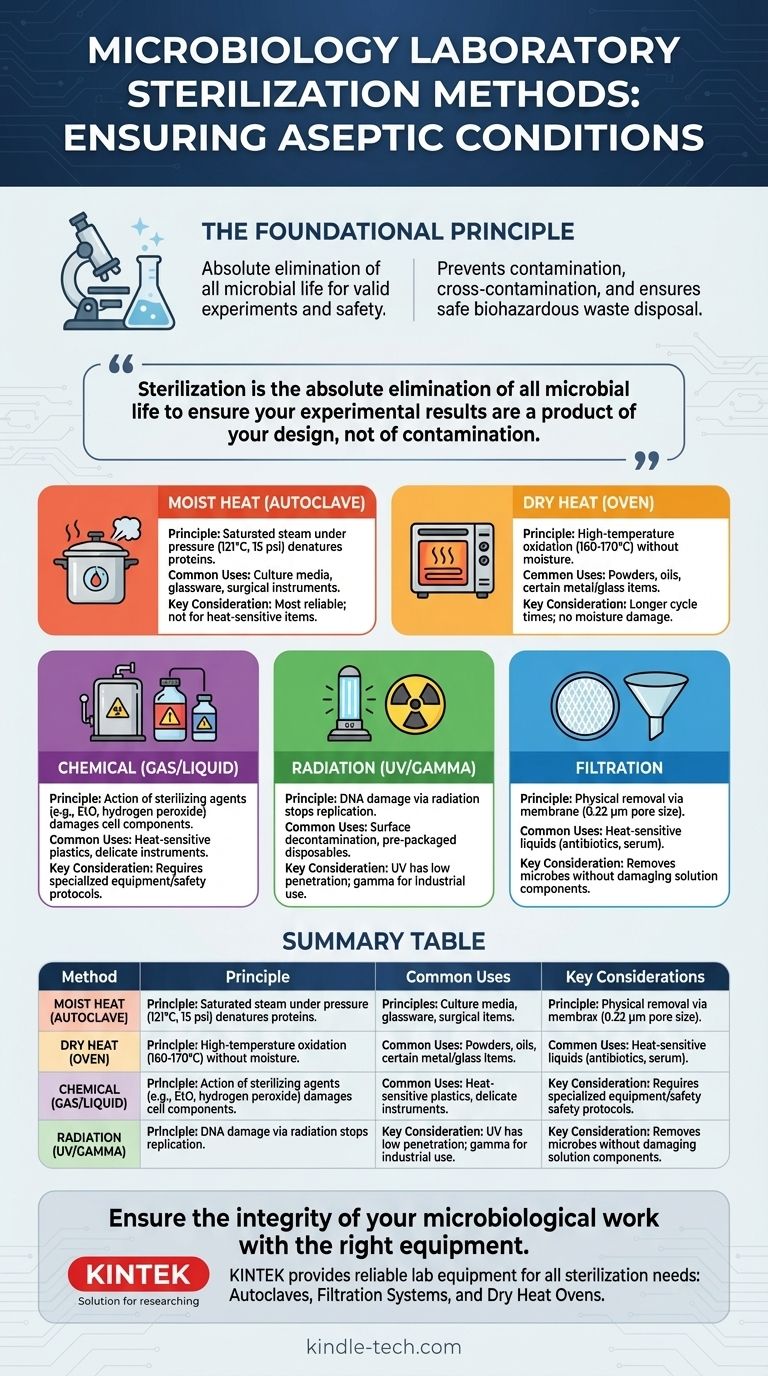
En microbiologie, la stérilisation est réalisée par plusieurs méthodes principales, chacune basée sur des principes physiques ou chimiques différents. La méthode la plus courante et la plus fiable est la stérilisation à la vapeur à l'aide d'un autoclave, qui utilise de la vapeur saturée sous haute pression et température. Les autres méthodes principales comprennent la chaleur sèche, la stérilisation chimique, le rayonnement et la filtration, choisies en fonction du matériau à stériliser et de l'exigence spécifique du laboratoire.
Le principe fondamental du travail en laboratoire est le contrôle. La stérilisation n'est pas simplement un nettoyage ; c'est l'élimination absolue de toute vie microbienne pour garantir que vos résultats expérimentaux sont le produit de votre conception, et non de la contamination.

Le principe fondamental : pourquoi la stérilisation est non négociable
Une stérilisation efficace est la pierre angulaire de la microbiologie. Sans elle, chaque expérience serait invalide et la manipulation des matériaux biologiques serait dangereuse de manière inacceptable.
Assurer des conditions aseptiques
La technique aseptique fait référence à la pratique consistant à prévenir la contamination. La stérilisation garantit que vos matériaux de départ — milieux, verrerie et instruments — sont une « toile vierge », complètement exempts de toute bactérie, champignon ou virus qui pourrait interférer avec votre travail.
Prévenir la contamination croisée
Lorsque vous travaillez avec plusieurs cultures microbiennes, même une seule cellule errante peut être transférée d'un échantillon à l'autre via un instrument contaminé. La stérilisation des outils tels que les boucles d'inoculation et la verrerie entre les utilisations est essentielle pour maintenir la pureté de chaque culture.
Élimination sûre des déchets biologiques dangereux
Après une expérience, tous les matériaux utilisés, tels que les boîtes de Pétri et les tubes de culture, sont considérés comme des déchets biologiques dangereux. La stérilisation de ces déchets, généralement dans un autoclave, est un protocole de sécurité obligatoire pour tuer les micro-organismes avant que les matériaux ne soient jetés, protégeant ainsi le personnel du laboratoire et l'environnement.
Méthodes de stérilisation principales : une analyse détaillée
Le choix de la méthode dépend entièrement de la nature de l'objet que vous devez stériliser. La chaleur est l'approche la plus courante, mais elle n'est pas universellement applicable.
Stérilisation par la chaleur : le cheval de bataille du laboratoire
La chaleur tue les microbes en dénaturant leurs protéines et enzymes essentielles. Il existe deux formes principales de stérilisation par la chaleur.
-
Chaleur humide (Autoclavage) : C'est la référence absolue. Un autoclave est essentiellement un autocuiseur très sophistiqué. Il utilise de la vapeur chauffée à 121 °C (250 °F) à une pression de 15 psi pendant au moins 15 à 20 minutes. La haute pression permet à la vapeur d'atteindre des températures supérieures au point d'ébullition de l'eau, et l'humidité transfère rapidement la chaleur, tuant efficacement même les spores bactériennes résistantes. Il est utilisé pour les milieux de culture, la verrerie et les instruments chirurgicaux.
-
Chaleur sèche (Étuve à air chaud) : Cette méthode utilise des températures élevées sans humidité, généralement 160-170 °C (320-340 °F) pendant 2 à 3 heures. Elle tue les microbes par oxydation. La chaleur sèche est moins efficace que la chaleur humide mais est nécessaire pour les matériaux qui ne peuvent pas être exposés à la vapeur, tels que les huiles, les poudres et certains articles en métal ou en verre.
Stérilisation chimique : pour les articles thermosensibles
De nombreux articles de laboratoire essentiels, en particulier les plastiques et les composants électroniques complexes, ne peuvent pas résister aux températures élevées d'un autoclave. Pour ceux-ci, des agents chimiques sont utilisés.
- Méthodes gazeuses : Des gaz comme l'oxyde d'éthylène (EtO) sont utilisés pour stériliser à l'échelle industrielle les articles thermosensibles tels que les boîtes de Pétri en plastique, les seringues et les cathéters.
- Méthodes liquides : Des produits chimiques très réactifs comme le peroxyde d'hydrogène ou le glutaraldéhyde peuvent être utilisés comme désinfectants de haut niveau ou stérilisants chimiques pour les instruments délicats.
Stérilisation par rayonnement : pénétration à haute énergie
Le rayonnement endommage l'ADN des micro-organismes, les rendant incapables de se répliquer.
- Rayonnement ionisant (Gamma, Rayons X) : Ce rayonnement à haute énergie a un pouvoir de pénétration profond et est utilisé pour la stérilisation industrielle des articles jetables préemballés comme les gants, les seringues et les écouvillons. Vous recevez généralement ces articles déjà stérilisés par cette méthode.
- Rayonnement non ionisant (Lumière UV) : Le rayonnement ultraviolet a un faible pouvoir de pénétration et est principalement utilisé pour la décontamination de surface. Il se trouve couramment dans les hottes de sécurité biologique pour stériliser l'air et les surfaces de travail.
Filtration : élimination des microbes des liquides
Parfois, vous devez stériliser un liquide contenant des composants thermosensibles, tels que des vitamines, des antibiotiques ou certaines protéines. Dans ce cas, tuer les microbes par la chaleur détruirait également les composants précieux.
La filtration fonctionne en faisant passer le liquide à travers une membrane dont les pores sont si petits (typiquement 0,22 micromètre) que les bactéries ne peuvent pas passer. Cela retire physiquement les microbes plutôt que de les tuer, laissant la solution thermosensible stérile.
Comprendre les compromis
Aucune méthode unique n'est parfaite pour toutes les situations. Comprendre leurs limites est essentiel pour faire le bon choix.
Efficacité par rapport à la compatibilité des matériaux
L'autoclave est la méthode la plus efficace et la plus fiable, mais sa chaleur et son humidité élevées font fondre de nombreux plastiques et endommagent les composants électroniques sensibles. La chaleur sèche est une alternative pour certains articles, mais elle peut être corrosive avec le temps et ne convient pas aux liquides.
Pouvoir de pénétration
La chaleur humide et le rayonnement ionisant ont une excellente pénétration, garantissant que les articles sont stérilisés à l'intérieur comme à l'extérieur. En revanche, la lumière UV ne stérilise que la surface directe sur laquelle elle brille, laissant les zones « ombragées » contaminées.
Sécurité et accessibilité
Les autoclaves fonctionnent sous haute pression et température et doivent être utilisés avec une formation appropriée pour éviter des blessures graves. Les stérilisants chimiques comme l'EtO sont très toxiques et nécessitent des chambres ventilées spécialisées. La filtration et les étuves à chaleur sèche sont généralement plus sûres et plus accessibles pour les travaux de laboratoire de routine.
Faire le bon choix pour votre objectif
Votre objectif dicte votre méthode. Choisissez l'option la plus efficace et la plus efficiente qui n'endommagera pas vos matériaux.
- Si votre objectif principal est de stériliser la plupart des milieux de culture, de la verrerie et des outils métalliques : L'autoclave est votre choix définitif pour sa fiabilité et son efficacité inégalées.
- Si votre objectif principal est de stériliser des liquides thermosensibles comme des solutions d'antibiotiques ou des milieux de culture cellulaire : La filtration sur membrane est la seule méthode qui préserve l'intégrité de votre solution.
- Si votre objectif principal est de stériliser des poudres sèches, des huiles ou certains instruments métalliques : Une étuve à chaleur sèche est l'outil approprié, car la vapeur d'eau serait inefficace ou dommageable.
- Si votre objectif principal est de décontaminer une surface de travail ou l'air à l'intérieur d'une hotte de sécurité biologique : Le rayonnement UV est la méthode standard et appropriée pour la décontamination au niveau de la surface.
La sélection de la méthode de stérilisation correcte est le fondement d'une pratique microbiologique fiable et sûre.
Tableau récapitulatif :
| Méthode | Principe | Utilisations courantes | Considérations clés |
|---|---|---|---|
| Chaleur humide (Autoclave) | Vapeur saturée sous pression (121°C) | Milieux de culture, verrerie, instruments chirurgicaux | Le plus fiable ; pas pour les plastiques/électroniques thermosensibles |
| Chaleur sèche (Étuve) | Oxydation à haute température (160-170°C) | Poudres, huiles, certains articles en métal/verre | Cycles plus longs ; pas de dommages dus à l'humidité |
| Chimique (Gaz/Liquide) | Action d'agents stérilisants (ex. EtO) | Plastiques thermosensibles, instruments délicats | Nécessite souvent un équipement spécialisé/protocoles de sécurité |
| Rayonnement (UV/Gamma) | Dommages à l'ADN par rayonnement | Décontamination de surface, articles jetables préemballés | UV a une faible pénétration ; Gamma pour usage industriel |
| Filtration | Retrait physique via membrane (0,22 µm) | Liquides thermosensibles (antibiotiques, sérum) | Élimine les microbes sans endommager les composants de la solution |
Assurez l'intégrité de votre travail microbiologique avec le bon équipement.
KINTEK se spécialise dans la fourniture d'équipements et de consommables de laboratoire fiables pour tous vos besoins de stérilisation. Que vous ayez besoin d'autoclaves robustes pour les milieux et la verrerie, de systèmes de filtration précis pour les solutions sensibles, ou d'étuves à chaleur sèche sûres, nous avons les solutions pour soutenir la sécurité et l'efficacité de votre laboratoire.
Contactez-nous dès aujourd'hui pour trouver l'équipement de stérilisation parfait pour vos applications spécifiques et garantir des résultats sans contaminants.
Guide Visuel